19/05/22 ━━ 3 min read
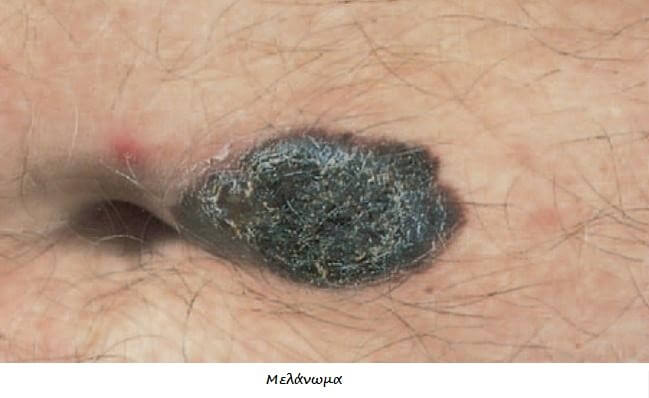
Είναι ένας κακοήθης όγκος ο οποίος προέρχεται από άτυπα νεοπλασματικά μελανινοκύτταρα με τάση για μεταστάσεις μέσω της λέμφου και μέσω αίματος. Το μελάνωμα αποτελεί το 4% όλων των καρκίνων, είναι τέταρτο σε σειρά συχνότητας μετά τον καρκίνο του πνεύμονα, του εντέρου και της ουροδόχου κύστεως.
Είναι υπεύθυνο για το 79% όλων των θανάτων από καρκίνο δέρματος με το 50% των μελανωμάτων να εμφανίζεται μεταξύ 20-59 ετών. Στην Ευρώπη καταγράφονται κατά μέσο όρο 11-11,4 περιστατικά /100.000 πληθυσμού με τα νούμερα να είναι υψηλότερα σε ΗΠΑ 19,7 /100.000 και Αυστραλία 48/100.000. Κάθε χρόνο διαγιγνώσκονται 130.000 νέα κρούσματα σε παγκόσμιο επίπεδο.
Οι παράγοντες κινδύνου για την ανάπτυξη μελανωμάτων χωρίζονται σε εξωγενείς, όπως ηλιακά εγκαύματα κυρίως στην παιδική ηλικία, χρόνιος ερεθισμός σπίλων (εσώρουχα, ζώνες λάμπες τεχνητού μαυρίσματος (solarium) και ενδογενείς, όπως λήψη ανοσοκατασταλτικών φαρμάκων, οικογενειακό ιστορικό μελανώματος, μεγάλος αριθμός σπίλων (>50) και ανοιχτόχρωμοι φωτότυποι ανήκουν στις ομάδες υψηλού κινδύνου για ανάπτυξη μελανώματος.
Αν το μελάνωμα διαγνωσθεί σε πρώιμο στάδιο, η πενταετής επιβίωση μπορεί να είναι και μεγαλύτερη του 90% ,αν διαγνωσθεί σε προχωρημένο στάδιο η πενταετής επιβίωση είναι <50%, οπότε η έγκαιρη διάγνωση του μελανώματος αποτελεί το βασικότερο κριτήριο για την πορεία του ασθενή.
Πολύ βασική είναι η πρόληψη στην ανάπτυξη μελανωμάτων και κυρίως ο περιορισμός της έκθεσης στον ήλιο τις ώρες 11.00-16.00, η χρήση καπέλου, γυαλιών ηλίου, και προστατευτικού ρουχισμού ειδικά στην παιδική ηλικία, όπου όπως αναφέρθηκε παραπάνω τα ηλιακά εγκαύματα στην παιδική ηλικία αποτελούν παράγοντα που ενδεχομένως κινητοποιούν μηχανισμούς μεταλλάξεων των μελανοκυττάρων.
Αν και τα μελανώματα στα παιδιά είναι σπάνια, ωστόσο ασθενείς μέχρι 20 ετών αποτελούν το 2% όλων των μελανωμάτων. Ειδικά για τα παιδιά θα πρέπει να είμαστε πολύ προσεκτικοί όταν εμφανίζονται νέοι σπίλοι με ασυμμετρία ή όχι, μελαγχρωματικοί ή όχι με ασαφή ή ακανόνιστα όρια>6mm. Ωστόσο βασική είναι και η αυτοεξέταση του δέρματος η οποία έχει συσχετισθεί με μειωμένη θνησιμότητα κατά 67%.
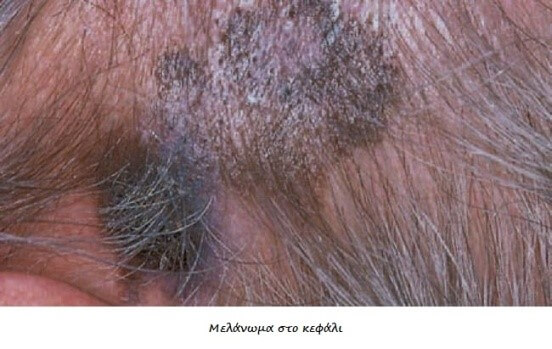
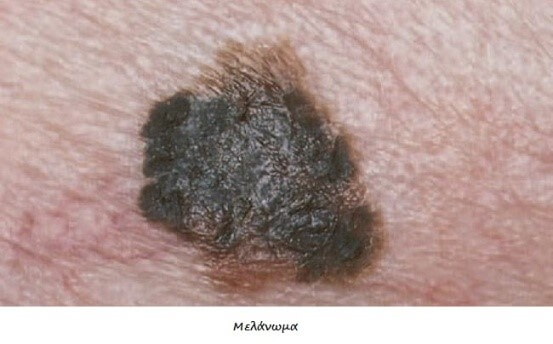
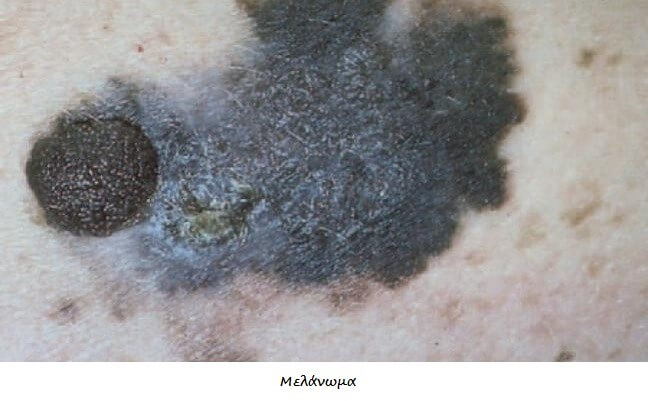
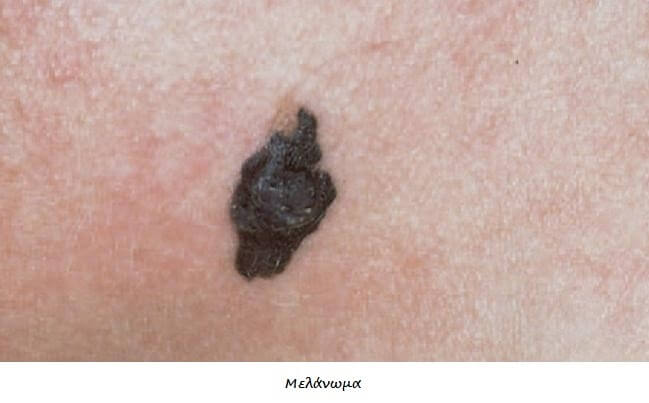
Το 70% των μελανωμάτων εμφανίζονται denovo (χωρίς πρόδρομη βλάβη), ενώ το 30% των μελανωμάτων αναπτύσσονται σε έδαφος προυπάρχοντος μελανοκυτταρικού σπίλου. Συνήθως εμφανίζεται ένας νέος σπίλος με ανώμαλη όψη ή και αυξανόμενο μέγεθος.
Ένας σπίλος θεωρείται ύποπτος όταν εμφανίζονται κάποιο ή κάποια από τα παρακάτω χαρακτηριστικά :
A (Asymetry ) –Aσυμμετρία
B(Border )-Aκανόνιστα όρια
C(Color )-Ποικιλοχρωμία
D(Diameter >6mm)
E (Elevation) –Αύξηση μεγέθους
F(Family history)- Κληρονομικότητα
Υπάρχουν τέσσερις κλινικοί τύποι μελανωμάτων :
- Επιφανειακός επεκτεινόμενο (SSM) όπου το 70% των μελανωμάτων
- Οζώδες (NM) 10-20%
- Κακοήθης φακή του Hutchinson (LLM) 5-10%
- Μελάνωμα των άκρων/βλεννογόνων (2-8% )
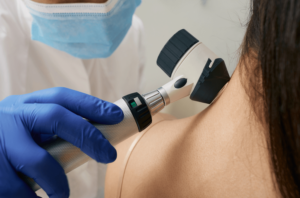
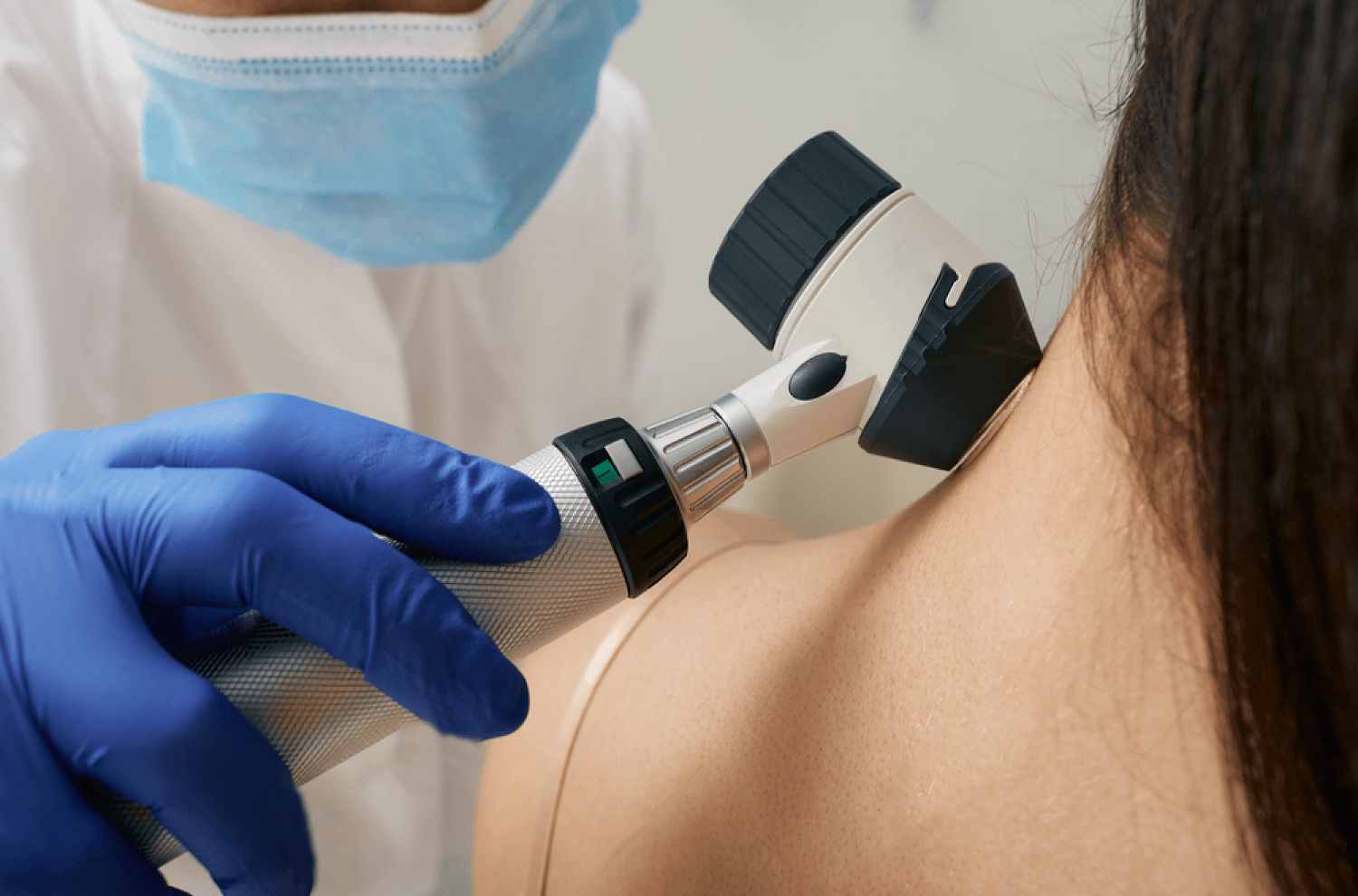
Για τη διάγνωση είναι απαραίτητη η κλινική εξέταση από δερματολόγο, η δερματοσκόπηση και η χαρτογράφηση όσων σπίλων κρίνεται απαραίτητη. Από τη στιγμή που θα διαγνωσθεί το μελάνωμα είναι απαραίτητη η χειρουργική του αφαίρεση, η ιστολογική του εξέταση όπως επίσης και η σταδιοποίησή του.
Απαιτείται συνεργασία μεταξύ ιατρικών ειδικοτήτων (δερματολόγος, χειρουργός, παθολογοανατόμος, ακτινοθεραπευτής) για την έγκαιρη αναγνώρισή του και τη σωστή αντιμετώπισή του. Μετά την χειρουργική αφαίρεση, ιστολογική εξέταση και σταδιοποίηση του όγκου χρειάζεται λεμφαδενικός καθαρισμός, ίσως συμπληρωματική χημειοθεραπεία, ακτινοθεραπεία όπως επίσης και ανοσοθεραπεία. Τέλος η έγκαιρη αναγνώριση και διάγνωση του μελανώματος είναι ο βασικότερος παράγοντας πρόγνωσης καθώς το 95% των περιπτώσεων αποτελούν ιάσιμο πρόβλημα.